Constipação Intestinal: o que é, causas, sintomas e como tratar
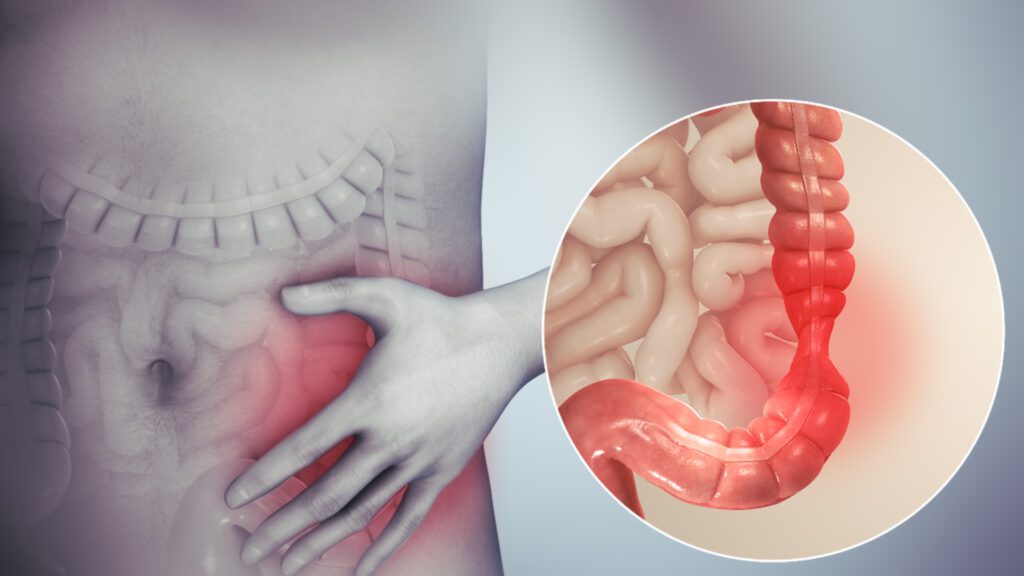
A constipação intestinal, popularmente conhecida como prisão de ventre, é uma das queixas gastrointestinais mais frequentes na prática clínica. Apesar de muitas vezes ser subestimada, pode impactar significativamente a qualidade de vida e estar associada a distensão abdominal, dor, desconforto e alterações importantes na rotina.
Segundo dados da American Gastroenterological Association (AGA), a constipação afeta cerca de 15% da população mundial, sendo mais comum em mulheres e idosos.
Embora evacuar menos vezes por semana seja um critério clássico, constipação não se resume apenas à frequência das evacuações — envolve também esforço excessivo, fezes ressecadas e sensação de evacuação incompleta.
O que é constipação intestinal?
A constipação é caracterizada por dificuldade persistente para evacuar, geralmente acompanhada de:
-
Menos de três evacuações por semana
-
Fezes endurecidas ou fragmentadas
-
Esforço excessivo para evacuar
-
Sensação de evacuação incompleta
-
Necessidade de manobras para auxiliar a evacuação
Os critérios de Roma IV são amplamente utilizados para definir constipação funcional na prática médica.
É importante destacar que o padrão intestinal varia entre indivíduos. Algumas pessoas evacuam diariamente, outras em dias alternados — e ambos podem ser considerados normais se não houver desconforto associado.
Principais sintomas da constipação
Os sintomas mais frequentes incluem:
-
Evacuação infrequente
-
Fezes secas e endurecidas
-
Distensão abdominal
-
Dor abdominal
-
Sensação de bloqueio anal
-
Gases excessivos
-
Náuseas (em casos mais intensos)
A Cleveland Clinic destaca que a constipação crônica pode estar associada também a fadiga e desconforto persistente.
O que pode causar constipação?
A constipação pode ter diversas causas, sendo dividida em funcional (sem causa estrutural identificável) ou secundária (associada a outras condições).
1. Baixa ingestão de fibras
Dietas pobres em fibras reduzem o volume fecal e dificultam o trânsito intestinal.
2. Baixa ingestão de líquidos
A hidratação inadequada contribui para fezes mais ressecadas.
3. Sedentarismo
A atividade física estimula a motilidade intestinal.
4. Alterações da motilidade intestinal
Trânsito intestinal lento é uma causa comum de constipação crônica.
5. Uso de medicamentos
Opioides, antidepressivos, suplementos de ferro e alguns antiácidos podem causar constipação.
6. Condições médicas associadas
Hipotireoidismo, diabetes, doenças neurológicas e Síndrome do Intestino Irritável (SII) com predomínio de constipação estão entre as causas possíveis.
Estudos publicados no Gastroenterology Journal reforçam que a constipação funcional está frequentemente relacionada a alterações da motilidade e da coordenação do assoalho pélvico.
Qual a diferença entre constipação ocasional e constipação crônica?
| Característica | Constipação ocasional | Constipação crônica |
|---|---|---|
| Duração | Dias ou semanas | ≥ 3 meses |
| Frequência | Eventual | Persistente |
| Impacto na qualidade de vida | Leve | Significativo |
| Necessidade de avaliação médica | Raramente | Recomendada |
Constipação crônica deve sempre ser investigada quando persistente ou associada a sintomas de alarme.
Sinais de alerta
É fundamental procurar avaliação médica quando houver:
-
Sangramento nas fezes
-
Perda de peso inexplicada
-
Anemia
-
Dor abdominal intensa
-
Início recente de constipação após os 50 anos
-
Histórico familiar de câncer colorretal
Diretrizes internacionais reforçam que esses sinais exigem investigação complementar.
Como é feito o diagnóstico?
O diagnóstico é, na maioria dos casos, clínico, baseado na história detalhada e nos critérios de Roma IV.
Exames podem ser solicitados conforme a necessidade:
-
Exames laboratoriais
-
Colonoscopia (em casos indicados)
-
Estudo do tempo de trânsito intestinal
-
Avaliação do assoalho pélvico
A investigação individualizada permite diferenciar constipação funcional de causas estruturais ou metabólicas.
Tratamento da constipação
O tratamento depende da causa e deve ser personalizado.
1. Ajustes alimentares
Aumento gradual da ingestão de fibras (solúveis e insolúveis) pode melhorar o volume e a consistência das fezes.
Entretanto, em alguns casos, excesso de fibra pode piorar a distensão — por isso, a orientação individualizada é essencial.
2. Hidratação adequada
Manter ingestão hídrica adequada auxilia na formação de fezes mais macias.
3. Atividade física
Exercícios regulares estimulam o trânsito intestinal.
4. Terapia medicamentosa
Pode incluir:
-
Laxativos osmóticos
-
Laxativos formadores de bolo fecal
-
Agentes estimulantes (em casos específicos)
-
Medicamentos moduladores da motilidade
O uso deve ser sempre orientado por profissional de saúde.
5. Biofeedback
Indicado quando há disfunção do assoalho pélvico.
Constipação tem cura?
Em muitos casos, sim.
Quando associada a fatores modificáveis (alimentação, sedentarismo, medicamentos), é possível alcançar resolução completa.
Nos casos crônicos funcionais, o objetivo é controle adequado dos sintomas e melhora da qualidade de vida.
A abordagem individualizada reduz recidivas e evita complicações como hemorroidas, fissuras anais e impactação fecal.
Quando procurar um especialista?
É importante buscar avaliação quando houver:
-
Constipação persistente
-
Dependência frequente de laxativos
-
Dor abdominal recorrente
-
Distensão abdominal significativa
-
Sintomas associados de alarme
A avaliação especializada permite identificar a causa correta e definir o tratamento mais adequado.
A constipação intestinal é uma condição comum, mas que não deve ser normalizada quando frequente ou persistente. O diagnóstico adequado e o tratamento baseado em evidência científica são fundamentais para restaurar o conforto intestinal e prevenir complicações.
Se você apresenta sintomas de prisão de ventre recorrente ou desconforto intestinal, agende uma consulta com a Dra. Rafaela Dassoler para uma avaliação completa e definição de um plano terapêutico individualizado.

A atenção que sua saúde intestinal precisa!
Agende sua consulta através do WhatsApp clicando no botão abaixo.
INFORME LEGAL: “As informações contidas em nossa homepage têm carater informativo e educacional. O seu conteúdo jamais deverá ser utilizado para autodiagnóstico, autotratamento e automedicação. Em caso de dúvida, o profissional médico deverá ser consultado, pois, somente ele está habilitado para praticar ato médico, conforme recomendação do Conselho Federal de Medicina”.
Copyright © 2025 Dra. Rafaela Dassoler
Criado por Findcom